Reserva de
Consultas y Exámenes
Compre sus bonos directo en nuestro Centro Oftalmológico
Solicite Aquí su Hora, nosotros le llamaremos
Cirugía Refractiva de superficie (LASIK, PRK)
La Cirugia de superficie consiste en una ablacion mediante un laser para eliminar vicios de refraccion como la Hipermetropia, Miopia, Astigmatismo.
Es una cirugía de los ojos que cambia de manera permanente la forma de la córnea con el fin de mejorar la visión y reducir la dependencia de una persona de las gafas o de los lentes de contacto.
Para una visión clara, la córnea y el cristalino del ojo deben inclinar (refractar) los rayos de luz adecuadamente, de manera que las imágenes se enfoquen de manera clara en la retina. De lo contrario, las imágenes serán borrosas. Esta falta de claridad se denomina “error de refracción” y es causada por una diferencia entre la forma de la córnea (curvatura) y la longitud del ojo.
Esta cirugia emplea un láser excímer para extraer con precisión tejido corneal, dando una nueva forma, de manera que los rayos de luz se enfoquen claramente sobre la retina. Esta cirugia adelgaza la cornea. Esta cirugia es un procedimiento quirúrgico ambulatorio, rapido (15 in aprox). Se usa anestesia topica (gotas) por lo que el procedimiento se lleva a cabo estando usted despierto. Generalmente se realiza un ojo por semana pero es posible realizar con menos tiempo en casos seleccionados y despues de conversacion con su medio tratante quien le indicara la mejor manera a proceder.

Existen 2 tipos de cirugias refractivas de superficie. LASIK y PRK.
La cirugía LASIK consiste en crear un colgajo de tejido corneal con otro laser, el cual se desprende para que el láser excímer pueda reformar el tejido corneal subyacente. Se calcula previamente la cantidad de tejido que se debe extirpar con el láser. Una vez que se ha corregido la forma, el cirujano vuelve a colocar el colgajo y lo asegura. No se requieren suturas. La córnea sostendrá en su lugar el colgajo de manera natural.
El PRK por otro lado se retira de forma mecanica el epitelio corneal para que despues el laser excimer realice la ablacion necesaria. En estos casos la cornea queda sin su epitelio por lo que es necesario el uso de lente de contacto permanente por 1 semana para evitar las molestias. Este sera retirado por su medico tratante en los controles postoperatorios.
Es necesario realizar un exhaustivo estudio preopreatorio con examenes que le seran solicitados por su medico tratante. En general se pide que los pacientes tengan mas de 21-23 años, no embarazadas ni con lactancia, sin enferemdades autoinmunes ni antecedenetes de queloides o infecciones herepeticas en la cornea, aunque su medico tratante discutira caso a caso los riegos/beneficios con cada paciente.
Es necesario conversar con su medico tratante para establecer expectativas realistas con esta cirugia, siendo los mejores candidatos los pacientes con astigmatismo y miopias, no asi las hipermetropias. La Presbicie no se resuelve de manera exitosa con cirugia laser de superficie.
Las complicaciones son muy raras siendo principalmente la ectasia corneal la cual se puede tratar de predecir con los examenes preoperatorios. En casos muy aislados puede ser necesario otra cirugía de retoque debido a que la corrección de la afección es excesiva o deficiente.
Despues de la cirugia quedara con mas necesidad de lentes de sol, algunos pacientes pueden qudar con halos al mirar luces o los autos de frente, lo cual puede ser transitorio. Y todos los pacientes quedaran con un grado mayor de ojo seco por lo que la lubricacion del ojo estará en directa relacion con la calidad visual y sera neceario el usa de lagrimas artificales por u periodo de tiempo pero incluso puede llegar a ser permanente en paciente con ambientes favorecedores de ojo seco (muchas pantallas, aire acondicionado, etc).
Independiente de la correccion a realizar, la presbicie se mantendra igual por lo que alrededor de los 45-50 años necesitara el uso de lentes de cerca.
Cirugía Refractiva con lentes intraoculares
Este tipo de cirugía consiste en colocar un lente intraocular para corregir alteraciones refractivas que no son posibles con métodos mas tradicionales como cirugías refractivas de superficie (LASIK o PRK), especialmente miopias altas o pacientes con corneas donde no es posible una cirugía corneal.
Existen varios modelos de lentes intraoculares faquicos (en que no es necesario la remoción del cristalino). El lente intraocular faquico que hemos tenido mejores resultados es el Visian ICL de STAAR Surgical.
El ICL es un lente pequeño, plegable y su implante se realiza mediante pequeñas incision corneales, sin necesidad de suturar ni de realizar iridotomias previas. En esta cirugia o es necesario “sacar” nada del ojo, solo se implanta este lente dentro del ojo como si fuera un lente de contacto permanente intraocular.

Es una cirugia ambulatoria
Es una cirugia ambulatoria, con anestesia topica (gotas), corta y con una recuperacion rapida de la agudeza visual. No se operan ambos ojos el mismo dia, generalmente con 1 semana de diferencia, pero es una decision que se puede modificar en conjunto con el medico tratante.
Los lentes ICL son solicitados directamente a Fabrica en Suecia por lo que puede haber una demora en su disponibilidad en la clinica, por lo que es necesario planificar con antelacion la cirugia.
Es necesario pedir examenes preoperatorios que seran indicados por su medico tratante y asistir a controles postopearorios seriados como tambien examenes anuales para ir evaluando el estado de la cornea.
Es una cirugia con excelentes resultados visuales, que debe ser evalada con su medico tratante con los examenes preoperatorios para ver si es posible realizar la cirugia.
Cataratas
La cirugia de cataratas es una cirugia ambulatoria consistente en remocion del cristalino e implante de lente intraocular.
Se define como Catarata a cualquier opacidad del cristalino que conlleve o no una disminución de la visión. Es la causa más frecuente de ceguera reversible. Además de la pérdida de visión, el paciente suele notar también una gran facilidad para el deslumbramiento, sintiéndose mucho más cómodo en ambientes poco iluminados.
Los pacientes con cataratas notan una progresiva disminución de la agudeza visual, sin dolor ni inflamación, pudiendo aparecer además molestias ante una excesiva iluminación, visión de halos y en ocasiones, el paciente puede llegar a ver doble, debido a la irregularidad que se produce en el cristalino por su degeneración.
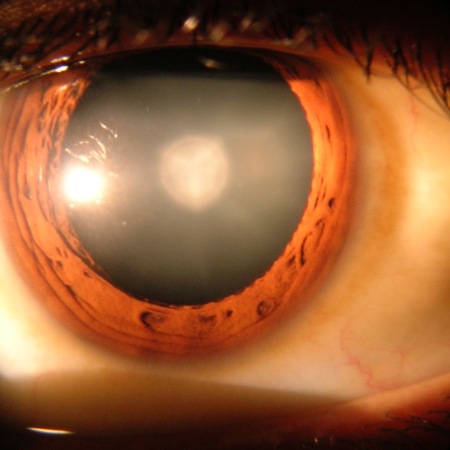
La mayoría de los casos de cataratas se manifiestan cuando la edad o una lesión cambia el tejido que forma el lente de tu ojo.
Algunos trastornos genéticos hereditarios que provocan otros problemas de salud pueden aumentar el riesgo de padecer cataratas. Las cataratas también pueden ser provocadas por otras afecciones oculares, cirugías anteriores de ojos o afecciones como la diabetes. El uso de medicamentos esteroides a largo plazo también puede provocar cataratas.
El diagnóstico es sencillo y se establece mediante la clínica y una exploración ocular con la ayuda de una lámpara de hendidura, un sistema que permite situar la opacidad en el interior del cristalino. Se sabe que la catartata es un proceso normal de envejecimiento del critalino que se ve excacerbado en pacientes diabeticos, usuarios de corticoides, exposicion a radiacion, taumas, etc.
Los signos y síntomas de las cataratas incluyen los siguientes:
- Visión opaca, borrosa o tenue
- Mayor dificultad para ver de noche
- Sensibilidad a la luz y el resplandor
- Necesidad de luz más brillante para leer y realizar otras actividades
- Visión de «halos» alrededor de las luces
- Cambios frecuentes en la prescripción de sus anteojos o lentes de contacto.
- Pérdida de colores o color amarillento
- Visión doble en un solo ojo
La cirugía es la única alternativa de tratamiento. Se trata de una operación rapida y muy efectiva. La decisión sobre el momento indicado para la intervención depende casi exclusivamente de criterios clínicos. Es decir, depende de las molestias percibidas por el paciente, del grado de perdida visual y de la incapacidad que esta produce. El grado de molestia no es el mismo para todo el mundo, por lo que la fecha adecuada es el resultado de una decisión tomada por el oftalmólogo y por el propio paciente. Si no se opera, por lo general la catarata se hace más densa y la visión empeora, pudiendo impedir la exploración del fondo de ojo. La idea de que una catarata tiene que estar “madura” para operarla viene de las definciones del GES en que solicita ver 0,3 para poder ingresar esta patologia al GES. Pero se puede operar cuando ya limite las actividades diarias y personales del paciente, siendo cubierta por las isapres y Fonasa.
La cirugía de la catarata consiste en la extracción del cristalino opaco mediante la emulsificación por ultrasonido, donde se hace una incisión pequeña y por medio de un equipo especial (Facoemusificador) se fragmenta en pequeños pedazos y se aspira la catarata. Tiene la ventaja que la recuperación es rápida, y casi nunca se ponen suturas para cerrar la herida, ya que la incisión necesaria es pequeña y generalmente autosellante. Para recuperar una buena visión después de la operación se utiliza una lente intraocular. Se trata de una pequeña lente artificial que se coloca dentro del ojo durante la operación. Esta lente es permanente, tiene un poder óptico previamente calculado mediante un examen especial llamado biometría ocular. A estos lentes intraoculares se les puede ademas agregar parte o el total del aumento que el paciente usaba previamente, por lo que se puede llegar incluso a quedar sin lentes para lejos o para lejos y cerca dependiendo de las necesidades del paciente. Esto puede ser discutido previamente con su medico tratante porque es necesario hacer algunos estudios diferentes dependiendo del lente intraocular que se decida colocar.
Aparte es necesario realizar varios examenes preoperatorios tanto oftalmologicos con estudio preop basico.
La cirugia es ambulatoria, rapida, y la recuperacion visual tambien es bastante rapida. Dependiendo de la cirugia los pacientes recuperan gran parte de la vision en las primeras 72 hrs. La vision mejorara asumiendo que el resto de ojo esta sano y no hay enfermedades oculares asociadas, las cuales no siempre es posible diagnosticar con antelacion por la presencia de la catarata.
Despues de la cirugia los pacientes quedaran con mayor dependencia de gafas para el sol, debido a la transparencia del lente intraocular. Ademas es posible que ocurran deslumbramiento y a en ocasiones halos con las luces en la noche.
La anestesia que se utiliza puede ser topica (gotas) o peribulbar (inyeccion anestesica en los tejidos que rodean al ojo), y dependera del paciente y del medico tratante ver la mejor alternativa.
Los cuidados postoperatorios son basicamente no tocarse el ojo, hacer el reposo indicado y usar las gotas que le prescribira su medico tratante.
Habitualmente no se operan los 2 ojos el mismo dia siendo lo habitual con 1 semana de diferencia o lo que su medico tratante recomiende para cada caso espcifico.
Es posible que se produzca una pérdida de la definición y de la calidad de la visión en alguno de los ojos operados varios meses o años después. Esto se debe a menudo a la opacificación espontánea de la cápsula posterior. En estos casos es necesario la realizacion de una capsulotomia con YAG laser para abrir esta cápsula y “desempañar” el ojo, logrando una mejora en la agudeza visual, procedimiento que se realiza solo una vez en la vida y solo si se produce la opacificacion de la capsula posterior. Esto puede pasar como promedio en un 25-40% de los ojos operados. Es un procedimiento corto ambulatorio e indoloro.
Presbicia
Para saber qué es la presbicia debemos comprender que el ojo normal, en reposo, está adaptado para la visión lejana. Cuando se requiere la visión de objetos próximos: un libro, la pantalla del móvil, la carta de un restaurante… el ojo debe cambiar de foco realizando un esfuerzo conocido con el nombre de acomodación. Este esfuerzo de acomodación lo realiza el cristalino, que es la lente natural del ojo humano.
En condiciones normales, la imagen penetra en el ojo a través de la córnea y del cristalino hasta proyectarse en la retina mediante un proceso conocido como refracción. Desde la retina, la imagen se transmite al cerebro a través del nervio óptico.
El cristalino es una lente natural que forma parte del sistema ocular. Se encuentra detrás del iris y, gracias a la ayuda de los músculos y ligamentos que lo rodean, sirve para enfocar las imágenes como hace el zoom de una cámara. Con el paso de los años, el cristalino y los músculos y ligamentos que lo rodean van perdiendo su elasticidad y, con ello, su capacidad de acomodación, lo que provoca, inevitablemente, la presbicia o vista cansada, que se manifiesta en la imposibilidad de ver nítido de cerca. Esta elasticidad no se pierde “de golpe”, sino que se va reduciendo progresivamente a partir de los 40 ó 45 años y durante unos 10 años hasta perderse totalmente. En este momento, el paciente necesitará gafas o lentillas para ver las imágenes cercanas.
Cirugía
En Red Laser usamos la implantación de una lente intraocular multifocal de última generación (que también evita la futura aparición de cataratas) como tratamiento y correccion de la presbicie.

Oculoplastia
La oculoplastia (cirugía oculoplástica, cirugía plástica ocular o cirugía plástica órbito-facial) es la parte de la oftalmología que se ocupa de las estructuras faciales perioculares (párpados, órbita y vía lagrimal) e incluye una gran variedad de procedimientos quirúrgicos que tratan las afecciones de estas estructuras, como malposiciones de los párpados (entropión y ectoprión), blefaritis (inflamación del párpado), pérdida de elasticidad de la piel que rodea los ojos o tumores palpebrales.
La oculoplastia incluye multitud de tratamientos para la corrección de problemas de las estructuras faciales perioculares (párpados, órbita y vía lagrimal). En todos los tratamientos se busca la mejora física del paciente y, lo que es más importante, la recuperación de la función del ojo y de sus estructuras anexas, cuyo funcionamiento se ha visto alterado por alguna de las patologías de las que se ocupa esta subespecialidad de la oftalmología.
Tratamientos
La oculoplastia incluye la corrección de multitud de afecciones a través de diferentes tratamientos:
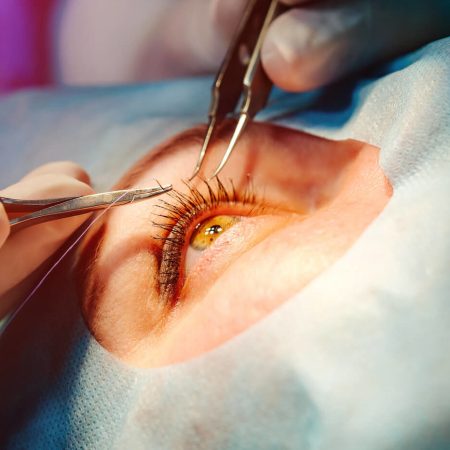
Los párpados desarrollan una importante tarea en el desarrollo de la función visual, ya que protegen a los ojos y ayudan en su lubricación y nutrición junto a las vías lagrimales. Debido a que su anatomía y estructura es bastante compleja, pueden verse afectados por multitud de problemas y patologías que trata de resolver la oculoplastia:
La piel que rodea los ojos es la más fina del rostro y es más vulnerable a los efectos del paso del tiempo que también afecta a la visión del paciente, por ejemplo, haciendo que aparezca lapresbicia o vista cansada. La blefaropastia consiste en la reparación quirúrgica de estos problemas que afectan a estas estructuras que rodean el ojo. La blefaroplastia se basa en la extirpación de la piel sobrante de los párpados superiores (blefaroplastia superior) y/o la eliminación de las bolsas grasas de los inferiores (blefaroplastia inferior).
El entropión es la introversión del párpado inferior, con la consiguiente introversión de las pestañas, lo que tiene una acción irritante del globo ocular y provoca la producción excesiva de lágrimas, sensación de cuerpo extraño y hasta pérdida de visión. Quirúrgicamente, su tratamiento se realiza por el especialista en oftalmología con anestesia local en la clínica, tensando el párpado y sus inserciones mediante simples suturas o, en caso necesario, con otro procedimiento de cirugía para su estabilización.
El ectropión consiste en la extraversión del párpado inferior, con unas consecuencias similares a la del entropión: lagrimeo constante, irritación de la mucosa, secreción mucosa… Para tratarlo pueden utilizarse terapias medicamentosas, pero la corrección definitiva es la quirúrgica realizada por el especialista en oculoplastia. Normalmente se realiza con anestesia local y no requiere hospitalizacion. Se basa en tensar el párpado y sus inserciones para volver a situarlo en la posición correcta.
ptosis. La cirugía oculoplástica de la ptosis es el procedimiento utilizado para levantar los párpados cuando se encuentran caídos y obstruyen la visión o dan aspecto de cansancio crónico o sueño.
La retracción palpebral se produce cuando uno o ambos párpados están más abiertos de lo normal y puede deberse a múltiples factores, como el envejecimiento, inflamaciones, tumores o a la propia estructura facial del paciente. Cuando aparecen las retracciones palpebrales, suele ser posible corregirlas con cirugía a través de diferentes técnicas.
Los xantelasmas son pequeños tumores benignos o levantamientos grasos que se sitúan alrededor del párpado. Son frecuentes en personas adultas con trastornos metabólicos como la hipercolesterolemia, la diabetes y la cirrosis biliar. Existen diferentes opciones terapéuticas que manejan los oftalmólogos para eliminarlos.
El pterigión consiste en un crecimiento anormal de tejido que se extiende desde la conjuntiva hasta la córnea. Suele producir sensación de cuerpo extraño, lagrimeo e, incluso, puede llegar a impedir la visión cuando se extiende mucho por la córnea llegando hasta la zona de la pupila. En estos casos, el especialista en oftalmología suele recomendar la intervención quirúrgica.
. La evisceración es una cirugía mediante la que se elimina el contenido del globo ocular, dejando sus capas externas. A través de la enucleación se elimina el globo ocular por completo. Estas cirugías están indicadas cuando se ha producido un traumatismo muy grave, en tumores intraoculares no susceptibles de otros tratamientos, en ojos que han perdido su visión y producen dolor o cuando existen causas infecciosas o inflamatorias muy graves.
Los tumores oculares pueden aparecer en los párpados (tumores palpebrales), en el ojo (incluidas las vías lagrimales) y en la órbita. Existen varios tipos de tumores oculares, tanto benignos como malignos, y si son malignos pueden proceder de otra localización en el organismo (metástasis). Deben ser diagnosticados precozmente y tratados.
Es una patología que afecta a la órbita del ojo y está asociada a una enfermedad autoinmune de la glándula tiroidea. Suele provocar un aumento de volumen de los músculos extraoculares y grasa orbitaria, generando proptosis o exoftalmos (ojos saltones). Debe ser tratada de forma conjunta por el endocrino y por el oftalmólogo.
La parálisis facial puede provocar problemas oftalmológicos como lagoftalmos (cierre incompleto de los ojos) que, a su vez, puede derivar en patologías en la superficie corneal (lagrimeo, sequedad ocular, queratitis, úlceras) y afectar a la transparencia de la córnea.
Se produce por el descenso de las cejas respecto a su posición natural debido, principalmente, al paso del tiempo, que provoca laxitud y pérdida de firmeza y tono. Se puede tratar a través de un procedimiento quirúrgico
LO QUE NUESTROS PACIENTES DICEN
Testimonios

Catalina Polanco
Cirugía Láser

Alejandro Verdugo
Cirugía Láser

Cecilia Paredes
Cirugía Láser

Iza Huenchulaf
Cirugía refractiva

Roxana Guzmán
Cirugía Láser
Preguntas frecuentes